Khi nào cần phải ghép thận?
Ghép thận là một trong 3 phương pháp hiện nay để điều trị suy thận mạn giai đoạn cuối. Đây phương pháp điều trị lý tưởng nhất vì một quả thận ghép có thể đảm đương hoàn toàn chức năng của hai thận đã bị tổn thương. Bệnh nhân ghép thận không còn phải đến bệnh viện hàng ngày hay cách ngày để lọc máu nữa.
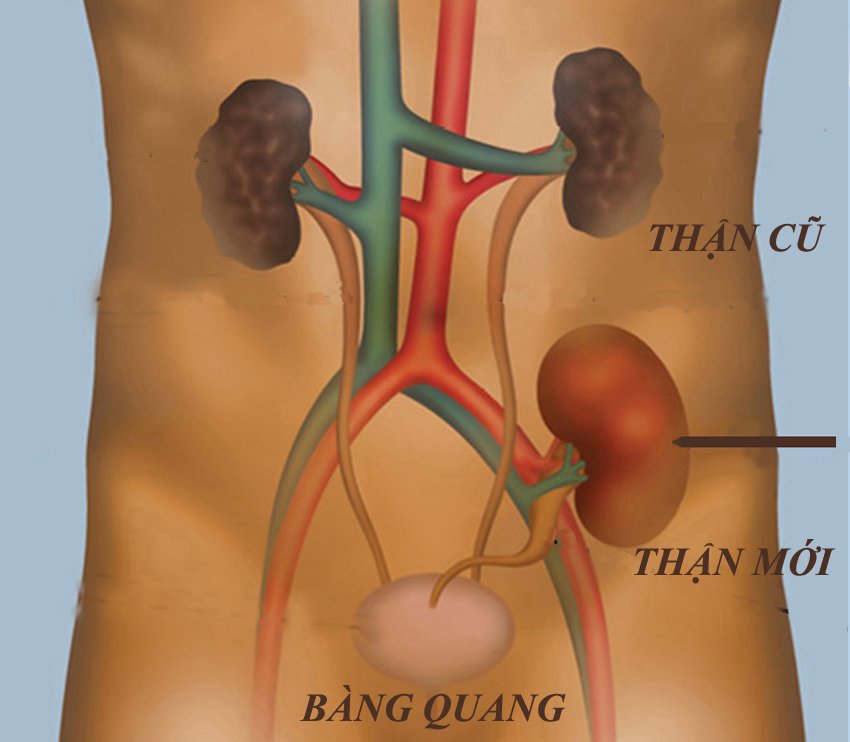 |
| Hình ảnh mô tả quả thận mới được cấy ghép. |
Nguồn ghép thận phải có chỉ số sinh hóa phù hợp
Nguồn thận để ghép có thể được cho từ người sống, hoặc từ người đã bị chết não. Nếu là người sống, tốt nhất là người cùng huyết thống (cha, mẹ ruột, anh chị em ruột) hoặc xa hơn (những người họ hàng). Cũng có thể người cho thận là người không cùng huyết thống nhưng các chỉ số sinh hóa hoàn toàn phụ hợp với người được ghép.
Ghép thận được chỉ định cho những người bị bệnh suy thận mạn giai đoạn cuối có nguyện vọng được ghép thận, tuổi tốt nhất dưới 60, sức khỏe toàn thân tương đối tốt, huyết áp ổn định, tình trạng mạch máu vùng chậu bình thường.
Không có chỉ định ghép thận cho người bị ung thư, người đang bị các bệnh nhiễm khuẩn cấp tính, rối loạn tâm thần, cường giáp chưa điều trị ổn định, xơ gan hoặc viêm gan mạn, nhiễm HIV, giang mai, lao, lupus ban đỏ. Riêng trường hợp bị bệnh tiểu đường thì bác sĩ sẽ cân nhắc xem có ghép được hay không.
Quy trình ghép thận
Ghép thận không phải là cắt bỏ quả thận bị bệnh rồi ghép một quả thận mới vào đúng vị trí cũ, mà là lấy một quả thận của người khỏe mạnh hoặc một quả thận còn tốt của người đã chết não rồi ghép vào bụng (quả thận mới sẽ nằm ngoài ổ bụng). Vị trí thuận lợi nhất để đặt quả thận mới thường là vùng hố chậu bên phải (cũng có thể là bên trái). Động mạch và tĩnh mạch thận ghép sẽ được nối với động mạch và tĩnh mạch chậu cùng bên, niệu quản thận ghép sẽ được khâu nối vào bàng quang.
Khi quả thận mới đã được ghép xong, mặc dù nó được lấy từ người củng huyết thống hoặc người lạ nhưng có các chỉ số xét nghiệm phù hợp, cơ thể của người được ghép vẫn xem nó là “thứ không phải của mình” và tìm cách “đẩy nó ra ngoài”, Y học gọi là đào thải. Vì vậy, ngay trước, trong và sau khi ghép, người nhận quả thận mới sẽ được cho dùng một số loại thuốc chống thải ghép và phải dùng suốt đời sau khi đã ghép thành công.
Sau ghép thận, mặc dù người nhận quả thận mới sẽ trở lại cuộc sống khỏe mạnh bình thường nhưng bệnh nhân luôn cần ghi nhớ một số điều dưới đây: Phải luôn uống thuốc đầy đủ hàng ngày theo chỉ định của bác sĩ chuyên khoa. Tái khám định kỳ để kiểm tra nồng độ thuốc ức chế miễn dịch sau ghép.
Thuốc chống thải ghép có thể làm suy giảm khả năng miễn dịch của cơ thể nên bệnh nhân dễ mắc các bệnh nhiễm trùng như viêm phế quản-phổi, viêm đường tiết niệu, nhiễm lao, nhiễm virus thủy đậu, zona, nấm... Mặt khác, thuốc còn có thể gây ra các tác dụng phụ như: Mặt tròn bệu, mọc nhiều lông, phì đại lợi răng - nhất là ở giai đoạn đầu sau khi ghép, tăng huyết áp, đái tháo đường... Cần báo ngay cho bác sĩ nếu gặp phải những vấn đề này.
Hiện tại, luật pháp nước ta cũng như nhiều nước trên thế giới nghiêm cấm việc mua bán thận. Vì thế, người cần ghép thận không nên mua thận, núp bóng dưới hình thức “tự nguyện hiến tặng” bởi lẽ một số trường hợp đã được báo chí thông tin, người mua thận phải đặt trước “tiền cọc”, lắm khi lên đến vài chục triệu đồng nhưng bị lừa, hoặc khi làm các xét nghiệm cần thiết thì không phù hợp. Lúc ấy, có đòi lại tiền cũng rất khó, chưa kể nếu thưa kiện thì người mua thận cũng vi phạm pháp luật.
Bên cạnh đó, cũng cần lưu ý đến những dấu hiệu của bệnh thận, gồm mệt mỏi, chán ăn, suy nhược cơ thể, khó ngủ, da khô và ngứa, thường xuyên muốn tiểu, tiểu ra máu, nước tiểu có nhiều bọt, khó tan, sưng mắt cá chân, bàn chân, cơ bắp thường xuyên bị chuột rút… Nếu thấy xuất hiện những triệu chứng này thì cần đi khám ngay nhằm tránh gặp phải biến chứng suy thận mạn…
Bs CAO HỮU TRÍ
(BV Nguyễn Tri Phương TP.HCM)